COPD
kurz auch Chronische Bronchitis genannt.
Rauchen ist Risikofaktor eins für das Lungenleiden COPD
Die chronisch obstruktive Lungenerkrankung (COPD) ist die viert häufigste Todesursache weltweit und wächst sich damit zur Pandemie aus. Mehr als fünf Millionen Deutsche leiden unter COPD, zu der die chronische Bronchitis und das Lungenemphysem gehören. Das ist eines der Ergebnisse der BOLD-Studie
Weltweit sind 600 Millionen Menschen betroffen. Oft entwickelt sich COPD über Jahrzehnte unbemerkt, Raucher gewöhnen sich an die anfänglich leichten Beschwerden wie Husten oder auch Atemnot bei Anstrengung.
Mein Hausarzt appellierte immer wieder an mein Gewissen, doch endlich das Rauchen aufzuhören, da ich sonst eine Chronische Bronchitis bekommen würde.
Nichtwissend, das eine chronische Bronchitis und COPD das Gleiche ist. Ich dachte mir,.... na dann huste ich halt, was solls, ... ich wollte um nichts in der Welt aufhören mit dem Rauchen, wollte mich dem Entwöhnen nicht stellen müssen, keine Entzugserscheinungen durchmachen, und schon gar nicht an Gewicht zunehmen, wovon ich eh schon genug hatte. Wie folgenschwer mein Entschluss damals war, war mir zu dem Zeitpunkt noch überhaupt nicht klar.
Alles war besser......solange ich ned mit dem Rauchern aufhören musste.
Schon vor 2 Jahren waren die Ersten Begleiterscheinungen einer COPD zu spüren.
Ich hatte Atemnot wenn ich etwas schneller ging, bekam Atemnot beim Treppensteigen, schließlich wenn ich mich bücken musste bekam ich schlecht Luft, etc., ect.
Doch was sollte ich zu meinem Arzt gehen und ihm sagen, dass ich oft sehr schlecht Luft bekam, geradezu Atemnot hatte? Ich wollte ir die Erklärungen ersparen, in dem mir mein Arzt sagen würde, dass ich eben abnehmen müsse. Das ich zuviel an Gewicht hatte, wusste ich selbst, das musste ich mir nicht auch noch von meinem Arzt vorwerfen lassen, also sagte ich nichts von meiner Atemnot, und dachte eben ich sei zu schwer, und hätte darum diese Atemprobleme.
Letztes Jahr war ich sooft krankgeschrieben, da ich, sowie ich in den großen Arbeitsraum in unserem Callcenter kam, in dem ich arbeitete, mir die Luft zum Atmen fehlte, und mir zunehmends schwindeliger wurde, bis ich umfiel.
Anfangs hatte man mich dann immer nach Hause gefahren, doch mit der Zeit kam der Apell von der Chefetage, man sollte mich ins Krankenhaus bringen.
Da ich vor Jahren an Panikattacken litt, stand dort die Diagnose sehr schnell fest, an eine COPD dachte man damals noch nicht. Also tat man meine Schwindelattacken mit starker Erschöpfungszustand meiner Psyche ab.
Bis dann im Februar dieses Jahres....
Zuerst fing alles wie eine normale Erkältung an. Doch trotz der verschriebenen Medikamente und Antibiotika wurde es nicht besser.
Es ging mir immer schlechter, und mein Hausarzt hatte grade Urlaub.
Das verschriebene Antibiotika vom Notarzt vertrug ich nicht, worauf ich starken Durchfall bekam.
Ich bekam immer weniger Luft, konnte nur schwer atmen, und hatte Fieber, welches immer weiter nach oben stieg.
Nach rauchen war mir absolut nicht. So quälte ich mich noch eine Woche lang rum, bis ich es nimmer aushielt, weil ich inzwischen wahnsinnige Schmerzen beim atmen hatte, wenn ich überhaupt richtig atmen konnte. Ich hatte immer das Gefühl, das ich nicht genügend Luft bekam.
Mein Arzt erschrak als er mich sah, und wies mich gleich ins Krankenhaus ein.
Dort machte man eine Reihe von Untersuchungen, und fragte natürlich auch, ob ich rauchen würde. Ich bejahte die Frage, erhob jedoch den Einwand, dass ich seit über einer Woche keine einige Zigarette mehr geraucht hätte, doch irgendwie schien es mir, als wenn mir dort keiner Glauben schenken würde, denn meine Werte waren so miserabel. Ich hatte nur noch 60% Lungenkapazität, und einen Sauerstoffgehalt im Blut, dass es einem schwindelig werden konnte.
Ich hatte eine doppelseitige Lungenentzündung....... man was ging es mir schlecht. Ich konnte kaum ein paar Schritte gehen, ohne das ich Atemnot bekam. Ich zitterte am ganzen Körper und war total kraftlos. Einigermaßen gut fühlte ich mich nur, wenn ich liegen konnte und mich nicht bewegen musste.
Nun, dann kam de Tag der Chefvisite. Man fragte, ob ich denn noch rauchen würde, ich verneinte, und erzählte stolz, dass es nun schon die 2 Woche sei, in der ich nicht rauchte, und ich auch versuchen wollte keine Zigarette mehr an zu zünden, da mein Vater an COPD leide, und ich sein Schicksal nicht teilen möchte. Darauf gab mir der Chefarzt sehr deutlich zu verstehen...Zitat: Dazu ist es nun zu spät. Sie haben schon COPD und sind zwischen dem 2 und 3 Stadium.
Viel brauchte mir der Arzt nicht zu erklären, denn wie schon gesagt mein Vater litt unter COPD, sowie meine Tante und auch ein Onkel väterlicherseits. Mein Onkel, und vor kurzem auch mein Vater, sind an COPD gestorben.
Schonungsloser hätte die Diagnose nicht sei können. Ich war total fertig, hatte auf einmal so eine Angst, ich war nur noch am weinen, dachte ich muss alle Welt davor behüten diese dumme COPD auch zu bekommen.
Ich schimpfte mich derart, wie dumm ich doch die ganzen Jahre gewesen war.... wie konnte ich mich nur so an den stinkenden Qualmstengeln festhalten???
Ich tat meinem Geldbeutel nichts Gutes, und meine Gesundhit hatte ich mit Füßen getreten, welche sich nun fürchterlich dafür rächte.
Es kam wie es kommen musste, ich schlitterte geradezu in eine Depression rein.
Meine Freundin Evi, sie erzählte mir als sie mich im Krankenhaus besuchte, dass der Schlagerstar Roland Kaiser auch an COPD erkrankte und ein Buch darüber geschrieben hat. Das Buch habe ich mir sofort gekauft als ich entlassen wurde. ´Dieses Buch kann ich wirklich empfehlen.
Nun war mir so vieles klar.
Die ersten Tage, Wochen und Monate waren schlimm für mich. Nur ganz langsam erholte ich mich von der schweren Lungenentzündung. Stieg ich ein paar Treppen hoch, hatte ich Wahnsinns Atemnot. Wenn ich mich bücken wollte um mir meine Schuhe anzuziehen, oder zuzumachen, bekam ich auch Atemnot. Man sagte mir, dass sich an der Situation nichts mehr ändern, bzw. bessern würde. Nun ein klein wenig ist es dennoch besser geworden. Ich musste mich um einiges ändern, viele Situationen welche mir vorher nie bewusst waren, dass man das merken könnte, ...... es ist nun alles anderst.
Komme ich in einen Raum ohne Klimaanlage, stellt es mir die Luft ab. Ich spüre sofort wenn Zuwenig Sauerstoff in der Luft ist, da ich ja selbst einen zu geringen Sauerstoffgehalt im Blut habe.
Das ist bei Weitem das Schlimmste. Auch bei der Arbeit....... ich muss eine Arbeitsstelle haben, wo ich 100% ig davon ausgehen kann, dass es da eine Klimaanlage gibt, sonst bekomme ich Atemnot, dann wird's mir schwindelig und ich falle um. Ich kann keine schwere körperliche Arbeit machen, weil ich auch hier wieder Atemnot bekomme. Manche Tage ist es so schlimm, dass ich mich am liebsten in eine Ecke verziehen möchte und einfach nur weinen will. Dann hadere ich mit meinem Schicksal... dann wäre ich froh, wenn ich die Zeit zurück drehen könnte......ich nie mit dem Rauchen an gefangen hätte..... Doch alles hätte, hätte, hätte, nützt mir nun nichts mehr.... ich kann nichts mehr ungeschehen machen . Ich muss nun mit den Konsequenzen leben, so gut es eben geht, und das Beste daraus machen.
Mein Leitspruch ist im Moment.....:Es könnte alles noch schlimmer sein.
Und das tröstet mich dann doch immer recht schnell.... die Gewissheit zu haben, dass es Menschen gibt, denen es sehr viel schlechter geht als mir. Menschen, welche vielleicht Sterbens krank sind... Menschen, welche gerne noch etwas leben möchten, und dennoch sterben müssen, Menschen, welche vielleicht blind, taub oder querschnittsgelähmt sind, Menschen-..... welche eine geistige oder sonst schwerwiegende Behinderung haben. Wenn ich mir das alles ins Gedächtnis rufe...... dann muss ich doch noch dankbar sein, das es mir so geht, wie es mir geht.
Denn es könnte alles viel schlimmer sein.
Was ist COPD?
Hinter der Abkürzung COPD verbirgt sich der englische Begriff "Chronisch Obstruktive Pulmonary Disease", auf Deutsch: Chronisch obstruktive Lungenerkrankung. COPD wird als Sammelbegriff für die chronisch obstruktive Bronchitis und das Lungenemphysem verwendet.
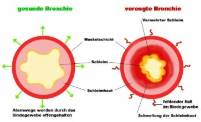
Das Schlüsselwort ist dabei der Begriff "obstruktiv", der besagt, dass die Bronchien dauerhaft verengt sind. Diese Verengung führt zur Atemnot, dem wichtigsten Symptom der COPD.
Die Verengung der Bronchien wird durch ein unheilvolles Trio verursacht:
• Eine Verkrampfung der Bronchialmuskulatur (Bronchospasmus)
• Ein Anschwellen der Schleimhaut in den Bronchien (Ödem)
• Eine krankhaft erhöhte Schleimproduktion (Hyperkrinie) aufgrund einer dauerhaften Entzündung der Atemwege (chronische Bronchitis)
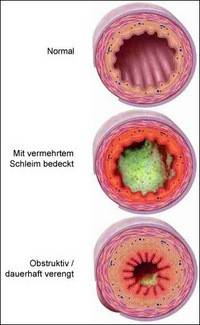
Ohne eine konsequente Behandlung können im weiteren Verlauf auch die Lungenbläschen in Mitleidenschaft gezogen und schließlich zerstört werden:
• Es kommt es zu einer krankhaften Überblähung der Lunge, d. h. es ist Zuviel Luft in der Lunge vorhanden.
• Diese kann zu einem so genannten Lungenemphysem führen.
• Die Lunge sieht dann nicht mehr aus wie eine Rebe mit Trauben, sondern wie ein großer Ballon.
• Eine normale Atmung ist damit nicht mehr möglich, und der Patient leidet unter Atemnot.
Querschnitt durch die Bronchien
Häufigkeit und Ursachen
Die COPD kann als eine Volkskrankheit bezeichnet werden. Weltweit wird mit etwa 44 Millionen COPD-Patienten gerechnet. Nahezu 15 % der Deutschen über 40 Jahre leiden an der Erkrankung, bei den über 70-Jährigen sind es sogar knapp 30 %.
Übrigens ist die COPD unter den Lungenkrankheiten auch der häufigste Grund für Arbeitsausfälle, nämlich etwa 41.300 Tage pro Jahr pro 100.000 Einwohner in der Europäischen Union.
Hauptursache für die Entstehung einer COPD ist das Zigarettenrauchen. Zwar können auch Nichtraucher erkranken, aber neun von zehn COPD-Patienten rauchen oder haben früher geraucht. Wichtig ist dabei vor allem, wie viel und seit wann der Einzelne raucht: Je länger und je mehr Zigaretten pro Tag geraucht wurden, desto höher ist das Risiko, an einer COPD zu erkranken.
Die Bedeutung des Nikotinkonsums zeigt sich inzwischen auch bei Frauen. Immer mehr Frauen greifen zur Zigarette. Während über Jahrzehnte Männer die COPD-Statistik anführten, erkranken mittlerweile nahezu ebenso viele Frauen wie Männer. Die Lungen von Frauen scheinen für die Schadstoffe im Zigarettenrauch empfindlicher zu sein.
Auch andere, länger andauernde Reizungen der Lunge mit Schadstoffen, wie starke Belastungen mit Staub (Bergbau) oder gefährliche Gase am Arbeitsplatz, können die Krankheit begünstigen, allerdings treten sie im Vergleich zum Zigarettenrauchen deutlich in den Hintergrund. Auch erblich bedingte Einflüsse können Risikofaktoren und mögliche Auslöser einer COPD darstellen.
Verlauf
Durch die ständige Überflutung der Lunge mit Schadstoffen aus dem Zigarettenrauch kommt es zu einer
• chronischen Entzündung der Atemwege
• dauernden Verkrampfung der Bronchialmuskulatur und
• Verengung der Bronchien.
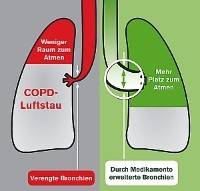
Das typische Merkmal einer COPD ist der so genannte Luftstau: Die Betroffenen klagen über Enge im Brustraum und haben das Gefühl, nicht genug Luft zu bekommen.
• Durch die Verengung der Bronchien können sie nicht mehr vollständig ausatmen, damit bleibt zuviel Luft in der Lunge zurück.
• Dieser Luftstau bedingt, dass die COPD-Patienten weniger frische Luft einatmen können; sie verspüren Atemnot.
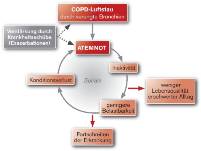
Ohne die entsprechende Therapie führt der Luftstau in einen "Teufelskreis":
• Aufgrund der Atemnot kommt es zu einer eingeschränkten Belastbarkeit, selbst kurze Gehstrecken können zur Anstrengung werden.
• Die Folge: Patienten meiden körperliche Aktivitäten und schonen sich. Das kann schon bald zum Abbau von Muskulatur und zur Beeinträchtigung des Herz-Kreislauf-Systems führen.
• Die Kondition kann sich noch weiter verschlechtern, was wiederum die Beschwerden der COPD verstärkt und zur Reduzierung der Lebensqualität führen kann.
Bei einer COPD kann sich die Lungenfunktion plötzlich und für kurze Zeit deutlich verschlechtern, die Beschwerden werden dann kurzfristig schlimmer. Solche Krankheitsschübe nennt man "Exazerbationen". Sie äußern sich meist durch
• Mehr Atemnot als sonst
• Mehr Husten als sonst
• Enge im Brustraum
• Verfärbten Auswurf
• Selten auch begleitet von Fieber
In solchen Fällen muss dann die Therapie geändert werden, manchmal kann auch eine stationäre Behandlung im Krankenhaus notwendig sein.
Exazerbationen treten vorwiegen in der kalten Jahreszeit auf. Ursachen für diese Verschlechterung des Krankheitszustands können sein:
• Erkältungen oder andere Infekte der Atemwege
• Extreme Wetterlagen wie Hitze, Kälte und hohe Luftfeuchtigkeit
• Rauch und Staub
Da jede COPD-Exazerbation auch nach ihrem Abklingen die Lungenfunktion und den weiteren Verlauf der Erkrankung deutlich verschlechtert, sollte das Auftreten von Exazerbationen durch folgende Maßnahmen reduziert werden:
• Geeignete Medikamente.
• Impfungen gegen Pneumokokken (Bakterien, die eine Lungenentzündung verursachen können) und Grippe
• Meiden der auslösenden Faktoren
Symptome
Um sich vor der andauernden Überflutung mit Schadstoffen zu schützen, machen die Bronchien sozusagen "die Tür zu". Die Muskulatur verkrampft sich, und es wird vermehrt Schleim gebildet. Zudem versucht die Lunge, durch Husten die Schadstoffe zu entfernen. Das führt zu den charakteristischen "AHA"-Symptomen bei COPD-Patienten:
• Auswurf (beim Husten hervorgebrachter Schleim aus den Atemwegen)
• Husten, vor allem am frühen Morgen
• Atemnot, die zunächst nur unter körperlicher Belastung auftritt, später auch schon in Ruhe
Typischerweise treten diese Beschwerden nicht plötzlich auf, sondern entwickeln sich schleichend und langsam über Jahre hinweg. Die Lunge verfügt über große Reserven und erst wenn diese aufgebraucht sind, macht sich die COPD durch Atemnot bemerkbar. Viele Betroffene kommen daher nicht auf die Idee, dass sich hinter den ersten Symptomen eine ernsthafte Erkrankung verbergen kann und verharmlosen ihre Beschwerden.
Diagnose
Je früher die COPD diagnostiziert und behandelt wird, desto besser kann der Verlauf der Erkrankung mit wirksamen Medikamenten beeinflusst und die Beschwerden verbessert werden. Früherkennung ist daher wie bei vielen anderen Erkrankungen auch bei der COPD oberstes Ziel.
Die Diagnose einer COPD ruht auf drei Säulen:
• Umfassendes Gespräch zur Krankengeschichte (Anamnese)
• Gründliche körperliche Untersuchung
• Untersuchung der Lungenfunktion (Spirometrie)
In der Regel wird die Erstdiagnose oder der Verdacht auf eine COPD durch den Hausarzt gestellt, der dann für eine ausführliche Untersuchung der Lungenfunktion an den Lungenfacharzt überweisen kann.
Die Lungenfunktionsprüfung ist das wichtigste medizinische Diagnoseverfahren, um eine COPD festzustellen, und kann vom Hausarzt durchgeführt werden. Dabei führt man über ein Messgerät mit Mundstück verschiedene Atemmanöver aus, aus denen die persönlichen Werte automatisch errechnet werden. Zu den wichtigsten Werten, die mit Hilfe der Spirometrie gemessen werden, gehören die
• Vitalkapazität (VC): Die Luftmenge, die maximal ausgeatmet werden kann, nachdem man vorher so tief wie möglich eingeatmet hat.
• Einsekundenkapazität (FEV1): Die Luftmenge, die man nach tiefster Einatmung innerhalb von einer Sekunde wieder ausatmen kann. Während bei gesunden Menschen dieser Wert bei über 80 % der Vitalkapazität liegt, ist er bei COPD-Patienten durch die chronisch verengten Bronchien deutlich niedriger.
Nach den Ergebnissen der Lungenfunktion und den Beschwerden des Patienten wird die COPD in Schweregrade* eingeteilt.
Schweregrad IV (sehr schwer)
• Die Einsekundenkapazität liegt bei unter 30 % des Normalwerts
• Atemnot bei leichter Belastung oder bereits in Ruhe
• Husten und Auswurf
Schweregrad III (schwer)
• Die Einsekundenkapazität liegt zwischen 30 % und 50 % des Normalwerts
• Atemnot bereits bei leichter Belastung
• Husten und Auswurf
Schweregrad II (mittel)
• Die Einsekundenkapazität liegt zwischen 50 % und 80 % des Normalwerts
• Atemnot bei körperlicher Belastung
• In den meisten Fällen Husten und/oder Auswurf
Schweregrad I (leicht)
• Die Einsekundenkapazität liegt bei über 80 % des Normalwerts
• Atemnot bei starker körperlicher Belastung
• In den meisten Fällen Husten und/oder Auswurf
Therapie mit Medikamenten
Die Behandlung der COPD verfolgt mehrere Ziele:
• Linderung der Beschwerden
• Erleichterung des Alltags
• Verbesserung der Lebensqualität
• Reduktion von Exazerbationen
• Positive Beeinflussung des Krankheitsverlaufs
Ein wesentlicher Bestandteil der täglichen COPD-Therapie sind Medikamente. Im Allgemeinen werden zwei Arten von Medikamenten eingesetzt, die je nach Erkrankungsstadium auch miteinander kombiniert werden können:
• Bronchodilatatoren
Bronchodilatatoren sind Arzneimittel, die die Bronchien erweitern und so eine Besserung der Beschwerden erzielen – und die Abwärtsspirale des Luftstaus durchbrechen können. Dazu gehören Anticholinergika und Wirkstoffe aus der Gruppe der Beta-2-Sympathomimetika.
Diese Medikamente sind die Basistherapie der COPD, und sie sollten von Anfang an jeden Tag angewendet werden. Sie werden vorzugsweise eingeatmet (inhaliert), weil sie dann auf dem kürzesten Weg die erkrankten Bronchien erreichen.
Speziell die langwirksamen Anticholinergika können zum Beispiel bei nur einmal täglicher Inhalation die verengten Atemwege über 24 Stunden lang öffnen. Speziell entwickelte Inhalatoren erleichtern die Anwendung.
• Inhalatives Kortison
Inhalatives Kortison wird bei sehr schweren COPD-Verläufen mit häufigen Exazerbationen in Ergänzung zu den Bronchodilatoren eingesetzt.
HandiHaler®
Basis einer erfolgreichen Behandlung der chronisch obstruktiven Lungenerkrankung COPD ist die Therapie mit Medikamenten. Hier gibt es Wirkstoffe, die bei einmaliger Inhalation die Bronchien über 24 Stunden hinweg weitstellen. Genauso wichtig ist jedoch auch die einfache Handhabung des Inhalationsgerätes. Der HandiHaler® ist ein Pulverinhalationssystem und wurde optimiert. Durch zwei Verbesserungen macht er die Anwendung noch einfacher:
• Durch Knopfdruck auf den Anstechknopf öffnet sich die Schutzkappe automatisch.
• Zudem lässt sich das Mundstück durch die seitliche Einbuchtung jetzt leichter öffnen und vereinfacht die Vorbereitung der Inhalation.
Rauchstopp
Die wichtigste Maßnahme in der Behandlung der COPD ist der Verzicht auf das Rauchen. Die beste Behandlung macht nur Sinn, wenn das Rauchen als die wichtigste Ursache für die chronische Entzündung und die Verengung der Atemwege eingestellt wird. In jedem Stadium der COPD können Sie mit einem Rauchstopp den Verlauf der COPD positiv beeinflussen und dafür sorgen, dass ihre Lunge möglichst lange leistungsfähig bleibt.
Ob in der Gruppe, mit einem Nikotinpflaster oder Kaugummi – die Palette der Möglichkeiten, sich das Rauchen abzugewöhnen, ist heute sehr groß. Ihr Arzt oder Ihre Ärztin berät Sie gerne.
Ernährung
Es sind vor allem zwei Aspekte, die das Thema "Ernährung" für COPD-Patienten so wichtig machen:
• Das Gewicht
COPD-Patienten kämpfen oftmals mit Untergewicht. Das kann die Erkrankung verschlechtern, zudem steigert es die Infektanfälligkeit. Wichtig ist eine gesunde, ausgewogene und energiereiche Ernährung.
• Die Flüssigkeitsaufnahme
Trinken hält den Schleim dünnflüssig, dadurch kann er leichter abgehustet werden. COPD-Patienten sollten deshalb ausreichend (Mineral)-Wasser und Säfte trinken.
Auch für COPD-Patienten gilt: Bleiben Sie in Bewegung! Denn damit
• verbessern Sie Ihre körperliche Leistungsfähigkeit,
• vermindern Sie den Luftstau und die COPD-Beschwerden,
• trainieren Sie gleichzeitig Ihre Muskeln
• und haben eine bessere Kondition.
Kurz: Der Teufelskreis Luftstau und seine Folgen können durch körperliche Bewegung durchbrochen und der Krankheitsverlauf positiv beeinflusst werden.
Mit einem regelmäßigen, speziell auf die COPD abgestimmten Training, dem so genannten Lungensport, werden das Herz-Kreislauf-System und die Muskulatur, vor allem die Atemmuskulatur, gestärkt.
Das kann prinzipiell auch zuhause geschehen. Doch für manchen ist es schwierig, einen solchen Entschluss allein in die Tat umzusetzen. Regelmäßiger Lungensport in einer qualifiziert geleiteten Gruppe erleichtert dann oft den ersten Schritt. In einer guten Mischung aus Sport und Spiel werden dort
• Atem- und Entspannungstechniken vermittelt,
• Ausdauer trainiert,
• Muskelaufbau gefördert,
• Muskelkraft gestärkt,
COPD bedroht die Lunge
In ausgeprägter Form zeigt sich die Krankheit erst nach 30 oder 40 Jahren Rauchen und ist dann meist nicht mehr zu stoppen. „Dabei sind die Anzeichen absolut eindeutig“, erklärt der Facharzt für Lungen- und Bronchialheilkunde